喘息で治療する人は以前よりも多くなった印象です
吸入で上手くいく人が多いですが、
まれに治療に反応がなかったり、
頑固で発作を繰り返す人がいます
そんな時は本当に吸入出来ているのか、
コンプライアンスはどうかという事をチェックします
空になっても気がつかない人もいますし、
しっかり吸えていない人もいます
エピペンと一緒で、手技が必要な治療は、
適切に行わなければ意味がありません
確かめるには、自分の目の前で実践してもらうことしかないです
自分で見ている時間がなければ、薬剤師の人に確認をお願いしましょう
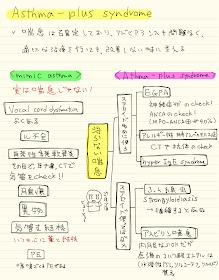
吸入の問題ではなければ、喘息ではない可能性や
他の疾患の合併を考えます
有名なのは、声帯機能不全ですが、
両方持っている人もいるので、注意が必要です
喘息ミミックとして、もう一つ忘れてはならないのが、
結核です
喉頭や気管支結核は排菌量が多いので、拡散のリスクが高く、
見逃しは重大です
排菌量が多いので、検査で引っかかりやすいということもあるので、
長引く咳や喘鳴の人には、一度は抗酸菌のチェックをしておいたほうが無難です

喘息ミミックでなく、ただ喘息が治りきっていない人の場合、
考えるのは、asthma plus syndromeです
ただ頑固な喘息という可能性もありますが、
背景に何かあるかもしれません
その時はこの人にステロイドを使って悪いことが起こるか
という視点で考えます
糞線虫はステロイドの使用で、播種を起こす事が知られています
お年寄りはいつどこで、糞線虫にかかっているかもはやわからない事があるので、
一度は鑑別にあげても良いかと思います
特に戦争で中国や東南アジアに行った事がある人は、
若い時に感染し、高齢になって発症することもあるので、
そういう病歴をとります
戦争糞線虫症と呼ばれることもあるようです