臨床のパールや自分なりの考えをノートにまとめました。自分のポケットの中だけでなく、皆様にもみていただき、ご意見ご感想を頂ければ嬉しいです。実臨床への適応は自己責任でお願いします。
2021年3月14日日曜日
日本一朝早いカンファレンス 〜Radiologist ring〜
多剤耐性菌に出会ったら 〜保菌 or 感染症〜
2021年3月9日火曜日
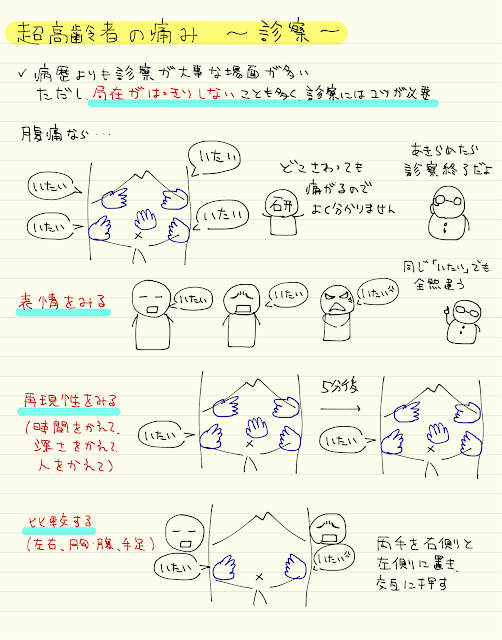
超高齢者の診療シリーズ 〜痛み編〜
2021年3月8日月曜日
超高齢者の診療シリーズ 〜意識障害〜
超高齢者の場合、意識障害がそもそもあるのかどうかの判断が非常に難しいです
そこで有用なのは、もともとのベースとの比較です
小児診療の時に大事なフレーズがここでも生きてきます
「いつもと比べて、どうですか?」
これが超高齢者の診療でも非常に重要です
超高齢者の場合、認知症や脳梗塞の影響で意識レベルのベースは色々です
今、目の前の患者さんが、もともとの意識レベルなのかどうか我々にはわかりません
なので、「意識障害」の有無を確認するために、普段をよく知る人から話を聞きますが、
普段を知る人は、家族とは限りません
月に1度しか会わない家族よりも、ケアマネや訪問看護、ヘルパーさんの方が、
普段の状況をよく知っていることもあります
普段をよく知っている人から、「いつもと様子が違う」ということを聞き出せたら、
今度は具体的に「何が違うのか」を聞き出します
特にADLや食事量、行動、発話量に注目します
「いつもと様子が違う」=「意識障害」ではありません
高齢者の場合、「意識障害」というカテゴリーで考えた方が良いのか、一度立ち止まる必要があります
私たちは、目の前の患者さんのプロブレムを「あるカテゴリー」に入れることで、
そのカテゴリーの中で、診断までアプローチしていきます
胸が重苦しい・・・と言っている患者さんの場合、
我々は「胸痛」というカテゴリーで考え、「心筋梗塞」まで診断していきます
ここにピットフォールがあります
「失神」のカテゴリーで考えていたら、実は「意識障害」だった
「意識障害」のカテゴリーで考えていたら、実は「失語」だった
「認知症」のカテゴリーで考えていたら、実は「高度難聴」だった
「急性の意識障害」のカテゴリーで考えいてたら、実は「慢性の意識障害や認知症(そもそも変化なし)」だった
というように、
「カテゴリー」を入れ間違えてしまうと、我々は診断を誤ります
超高齢者の意識障害で、救急外来のセッティングで行き着く先は、非痙攣性てんかんです
非痙攣性てんかんはよく見ると、小さな震えやぴくつきがみられることが多く、
その目で見ることが重要です
実際の対応
超高齢者診療で大事なことは、結局、よくわからなかったけど、
時間が経ったら治ってしまうことが多い、という事実です
救急外来の対応としては、
①〇〇対応(tPA対応、髄膜炎対応、緊急カテ)や敗血症のような緊急で処置や治療が必要になる疾患を除外する
老年症候群としての意識障害の場合、
胸痛がなくて心筋梗塞だったり、発熱がなくても敗血症ということはよくあります
やや網羅的になるかもしれませんが、緊急事態でないということは確認しましょう
②緊急で対応が必要な疾患ではない場合は「時間」に身を委ねる
緊急で処置や治療が必要な疾患ではなければ、
軸足をどこかに置いて、ゆっくり腰を据えて待ちます
例えば、尿路感染症疑いで脱水傾向もあり、意識障害を起こしていると思われるので、
輸液と抗生剤をして、明日まで待とう
老年症候群の一症状としての意識障害なら、明日には今日よりもよくなっているはずだ
もし、意識障害が遷延するようなら、髄膜炎も考慮して髄液検査も考慮しよう
あとはfocal signは目立たない視床梗塞の可能性もあり、MRIを検討しよう
それらが問題なければ、非痙攣性てんかんの可能性もあり、脳波やセルシンをトライしよう
みたいな感じで待ちます
ただ入院させて時が過ぎていくのではなく、これは時間が解決してくれるはず!という感じで、
受け身の姿勢で待つのではなく、積極的に待つイメージです
まとめ
・超高齢者の意識障害を認識するためには、普段をよく知る人から「いつもと様子が違う」ということを聞き出すことから始める
→次に、普段のADLや行動、食事量、会話内容、発話量が、元々と比べて、何がどう違うかということを聞く
・超高齢者の場合、意識障害だと思ったら、実は〇〇ということがある
→実は失語だった、実は視覚障害や半側空間無視だった、実は難聴だったというのは、
実は詳細に診察すればわかる
・超高齢者の意識障害の診療は「時間」を意識する
→救急外来では、タイムリミットがあるもの、緊急で対応が必要なものをとりあえず除外する
入院後は「時間」が経つと、見えてくるものがあり、積極的に待つ
2021年3月6日土曜日
日本一朝早いカンファレンス 〜行き着く先は?〜
95歳 女性 主訴:意識障害(※一部、症例は修正・加筆を加えています)
Profile:DMで近医かかりつけ
現病歴:前日、デイサービスに行って、帰ってきてからぐったりしていた
来院当日、朝からいつもと様子が違うため、救急搬送となった
既往:高血圧、糖尿病、胆管炎
内服:ジャヌビア、メトホルミン、グルメピリド、アムロジピン
バイタル BP 120/75, P 80 , SPO2 95%, T 36.4, 意識 JCS3
自発開眼している、名前を言ってもらおうとしても言えない
自分で発語はしない、追視はしてくれる
離握手もできない、指示は入らない
粗大な麻痺はなし
普通の意識障害の鑑別はどう考える?
1、教科書的にはAIUEOTIPSで網羅的に
2、実際のアプローチ
①血圧をみて、頭蓋内病変か全身疾患かを考慮
→血圧高めであれば、頭蓋内から考える
広範囲な脳梗塞を想起する場合、大動脈解離も忘れずに!
②全身疾患であれば、足りない系か、溜まっている系か
暴れていると足りない系(低血圧、低血糖、低酸素)の可能性を
→すぐに血圧と血糖チェック
ちーんとしていれば、溜まっている系(CO2、尿毒症、高アンモニア、電解質異常)を
→血ガスや血液検査をチェック
3、意識障害の人の神経診察
・意識障害と聞いて、ぼんやりと考えていたが、明確に一つずつ鑑別を消していく作業が必要
・自分の手札を切った時に、何が残るかを考えたことがなかった
国試では必ず、どこかに行き着くが、現実の臨床ではどこに行き着くかわからないのが、難しい
まとめ
・意識障害のアプローチはケースバイケース
→AIUEOTIPSは実はあまり実践的ではない・・・
・自分の持っている手札(検査や治療)が何かを考え、どの順番で手札を出すかを考える
→手札を出す順番は病歴や診察で決める
網を投げるようにルーチンに検査を出しまくって、何か引っかかるかな?という診療では、
診断力は向上しない
・最終的に手札を切りきった後に残る疾患が何か、行き着く先を考える
→検査だけでなく、診断的な治療が必要な場面もある
2021年3月5日金曜日
超高齢者の診療シリーズ 〜発熱編〜
92歳 女性 主訴:発熱(※症例は一部、修正・加筆を加えてあります)
Profile:2日前まで入院していた
ADLは全介助、寝たきり、認知症ありコミュニケーションは簡単な会話のみ
HPI:9日前に胆石性の胆管炎で入院
ERCP・ESTが施行され、抗生剤治療にて2日前に退院
抗生剤は7日間投与された
その後、自宅に帰ったが、来院日、38度の高熱あり
救急受診
ROS:自分から苦痛を表現することはない
嘔吐なし 下痢なし
既往:スタンフォードAの大動脈解離(保存治療のみ)、胆管炎
高血圧、糖尿病、認知症、圧迫骨折・骨粗鬆症、偽痛風
内服:アムロジピン、カンデサルタン、ジャヌビア、ワンアルファ、抑肝散
バイタル NP 145/80. P 90, T 38.0, SPO 96%
意識 いつもよりややぐったり、発語はあり
心雑音 拡張器雑音あり
呼吸音 左右差なく清
腹部 平坦 軟 圧痛なし 肝巧打痛なし
左膝に軽度熱感と圧痛あり 腫脹はわずかで穿刺できるほどではない
皮膚 皮疹なし 静脈炎を示唆する所見なし
-----------------------------------------------------------------------------------------------------
診断は?
まあ、無理です 笑
無理ですが、考え方は色々あります
まずは少し前まで入院していたので、入院中の発熱の考え方で考える方法です
1、入院になった疾患に関わるもの:今回であれば、胆管炎です
実は胆管炎じゃなかった説や治療不良だった説
肝膿瘍になってしまったなどです
2、入院後の治療介入によって起こったトラブル:今回であればERCPや抗生剤投与です
入院自体のストレスも偽痛風を誘発することがあります
CDIや静脈炎には注意が必要です
3、その他
全く関係ないことです
実は腫瘍熱だったとか、同室者がインフルエンザにウイルス感染していたとか
外来であれば、5+1と、15+1(4つのシリーズ)で考えます
これらの考え方はとても有用ですが、
超高齢者の場合は、考え方を変える必要があります
超高齢者の発熱には若年者や高齢者とは異なる10の特徴があります
①認知症や脳梗塞後遺症のため、
コミュニケーションがうまくとれないことが多い
結果として、他の施設職員や家族の話が重要になりますが、
常日頃、一緒にいるわけではないので、病歴があまりとれないことが多いです
病歴の重要性が下がってしまい、逆に身体所見の重要性が上がるのが超高齢者の発熱の特徴です
そして、検査や画像に頼らないといけない場面も多々あります
②これまでの歴史がある
これまでに入院歴や治療歴、培養歴がある人が多いです
誤嚥性肺炎や腎盂腎炎、胆管炎、蜂窩織炎を繰り返す人は大勢いますので、
そこから考えるというのがリーズナブルです
そして、これまでの尿培や喀痰培養は、治療を進めていく上で参考になりますので、
必ず目を通すようにします
抗生剤の治療歴も多く、抗生剤のアレルギーや薬剤熱を起こしたこともあるかもしれないので、要チェックです
③薬をたくさん飲んでいる
免疫抑制剤(ステロイド)を飲んでいたり、解熱剤を飲んでいたり、
近医でこっそり抗生剤が出ていたりします
超高齢者が具合が悪くなって、病院にきた場合に、
まず考えることは、薬が原因でないか?ということです
④弱っている臓器がある
喫煙によって肺がボロボロの人やBPHがあって尿が出にくい人、
胆石があり、胆管炎になりやすい人・・・
このように局所免疫が弱り、感染しやすい臓器があることが多いです
そして、ダメージを受けやすい臓器があります
例えば、腎盂腎炎になったら、すぐにイレウスになってしまう人や
意識障害のプレゼンテーションでくる人など・・・
感染臓器以外の症状がメインでくる人もいるので、とても診断が難しいことがあります
そういった場合も過去の歴史が重要になります
⑤BioよりもPsycho,social,ACPが治療方針に関わる
本当は入院適応だけど、認知症のせん妄が強すぎて、
入院自体にデメリットが大きい人や
寿命があまりない人で、できるだけ自宅で生活したい場合は、
広域の抗生剤を処方し、外来で治療することもあります
「その患者さんが何の病気を持っているかよりも、
その病気を持っている患者さんが、どんな患者さんか、ということの方が大事である」
という言葉があるように、病気の診断も大事ですが、
目の前の患者さんの家族や置かれた環境も非常に大事になります
⑥余力がない人が多い
90歳代の人が発熱を主訴にきた時点で、ほぼ間違いなく入院を考えます
入院できない理由がない限りは、入院させた方が無難だと思います
数時間後に、何があってもおかしくない方々ですので、慎重に対応した方が良いです
⑦処置が必要になることが多い
解剖学的な異常や閉塞起点を伴う感染症が、若年者よりは多く、
処置が必要になることも多いです
ただ、侵襲的であったり、認知症で本人からの意思疎通がとれない可能性もあり、
家族との話し合いが必要になるケースが多いです
感染症の処置は可逆的な病態なことも多く、非常に悩みます
⑧オッカムよりもヒッカムが大事
蜂窩織炎だと思ったら、誤嚥性肺炎も合併していて、偽痛風もあった
とかはザラにあります
腎盂腎炎でぐったりしているなあと思ったら、脳梗塞にもなっていた
とか、感染症が加わることも多いですが、非感染症も加わることは多いです
⑨非感染症の割合が増える
発熱と聞いたら、普通は感染症を考えますが、
超高齢者の場合、外傷(骨折)や血腫、大動脈解離、腫瘍、薬剤などの
非感染症の可能性が若年者に比べると、高くなります
特に骨折は明かな外傷がなくても見られることがあり、
施設に入っているから大丈夫とは思わないでください
⑩原因が不明になることが多い
痰が少し汚いし、酸素化が少し悪く、C Tでは肺炎像が少しありそうで、
尿は膿尿や細菌尿で、皮膚も少し赤いところがあって、
肝胆道系酵素が少し上がっている・・・
これが、現代版不明熱です
抗生剤で治りますが、結局何だったの?という答えは不明なことが多いです
自分が何と戦っているのかを明確にしておくことが重要です
2021年3月4日木曜日
Road to POEMS 〜パズルのピースを集めよう〜
2018年の造血器腫瘍ガイドラインより
POEMS症候群では末梢神経障害によるPS不良,全身体液貯留傾向があり,無治療で自家移植を行うと,生着症候群を含む移植関連毒性が増加する。また,血清VEGF値は治療効果に対するバイオマーカーであり,移植後のVEGF値は再発に対する強力な予後予測因子となる。したがって,多発性骨髄腫と同様,適切な寛解導入療法を行い,血清VEGFの低下とともに全身状態を改善させた上で,より安全に移植を行うことが望ましい。これまで移植非適応・再発難治例において,サリドマイド等の新規薬剤の有効性が報告されており移植適応例においても寛解導入療法としてサリドマイド+デキサメサゾン療法の有効性が報告されている。サリドマイドは100 mg/日から開始し,効果・副作用により投与量を調節する。サリドマイド不応例については,デキサメサゾン併用レナリドミド,ボルテゾミブによる治療を考慮する。レナリドミドについては,幹細胞採取効率を低下させないように,3~4コースの短期間の治療にとどめなければならない。現時点では,これらの新規薬剤はPOEMS症候群に対し国内保険適用外である。
でしたが、ついに、、、
2021年2月にPOEMS症候群に対して、サリドマイドが保険適応になりました!
千葉大の先生方のご尽力のおかげです
ということで、一部の先生方にとっては朗報なのですが、
我々はまずPOEMSの治療の前に診断を頑張らなくてはなりません・・・
POEMS症候群は診断が難しいのですが、見るひとが見ればすぐに診断できてしまいます
このような疾患群のことをパズルのピース系鑑別疾患と名付けています
最初にまさにパズルのピースだなあと感じた疾患は、アミロイドーシスです
難治性の心不全で、腎機能が徐々に悪くなってきて、
貧血もあって、圧迫骨折も出現してきた
何だか消化器症状が多くて、起立性低血圧も見られる
普通に考えれば、
心不全に対して、利尿剤を使っていて、腎機能が悪くなったのであろう
ADLが下がってきて、骨粗鬆症になって圧迫骨折を起こしたんだろう
糖尿病もあるので、消化器症状や起立性低血圧もあるんだろう・・・
仕方ないよ・・・そりゃ・・・
で済ませるか、
全てはアミロイドーシスが原因ではないか?と思いつけるかどうかで、
患者さんの未来が変わってくるかもしれません
こういった患者さんの症状や兆候を虫の目のように、一つ一つ分析するのではなく、
鳥の目を使って、全体像を見ることができれば、診断に辿り着くことができます
サリドマイドが保険適応で使えるようになりましたので、早期に診断をつけて、
専門家の治療につなげることがより一層求められる疾患になりました
まずは疑うことを閾値を低めにやっていきましょう
まとめ
・「パズルのピース系鑑別疾患」がある
→アミロイドーシス、POEMS、TAFROなど
一つ一つの異常に目を向けるのではなく、一歩引いて全体をパズルのピースのように捉えると、
ある疾患群が浮かび上がってくることがある
・POEMS症候群を疑う状況は、原因不明の痺れや脱力、原因不明の浮腫・胸水・腹水
→疑ったら、まずは皮膚のチェック:多毛、色素沈着、チアノーゼ、バチ指を探す
・POEMSにサリドマイドが保険適応になった
人気の投稿
-
デルタ株編 今回の波はこれまでで最大です デルタ株と夏休みが重なり、大流行になっています 今のところ、緊急事態宣言の効果もみえてきません 頼みのワクチンは今回の波を抑えることはできません ワクチンは次の波を抑える作用しかありません 今のところ、有効な対策はなさそうです 燃える...
-
ALSは毎年1人は出会うか出会わないか、くらいの頻度でしょうか 個人的にはIEと同じくらいで、あまり稀ではない印象です その目で見ると、出会う事ができます その目で見ないと、通過していきます しかし、自分も最初に診断した時は、診断に時間がかかってしまい、 ...
-
意識障害が遷延し、ICUで長期挿管管理となったため、 気管切開をした人がいました その後、一般床にいき徐々にレベルが改善したため、 人工呼吸器を離脱することができ、 さらに嚥下機能も復活したため、 徐々にカニューレを変えていく必要がありま...
-
症例 88歳 女性 椎体の圧迫骨折で入院中 内服はリセンドロン、ドネペジル、アルファカルシドール 本人は腰の痛みの訴えが強く、トラムセットを入院後から開始している 入院の初めは食事がとれていたが、入院後食事量が減っていった さあ、食べられない高齢者に対して、 どのようにアプロー...
-
たまに来ます耳下腺や唾液腺が腫脹してくる人 食事をしていたら、急に顎の下がゴルフボールくらいの大きさに 腫れあがりました でも今はだいぶ小さくなりました という人は大抵、唾石が一時的につまった人です 口腔内に開口する部分のところに唾石が詰まっていれば、 見え...
-
オミクロン株BA.5編 7月〜8月にかけての第7波はひどい状態です ウイルスの脅威は以前よりもなくなっているにも関わらず、 なぜ現場は以前よりもひどい状態になっているのでしょうか・・・ 新型コロナウイルスが見つかってから、はや2年と8ヶ月が経ちました この間で 変わってきたこと、...
-
元々四つん這いで歩行している高齢女性が、 意識障害を主訴に救急外来受診しました 受診後、徐々にレベルは回復し、 家族がみてもいつも通りになりました MRIをとっても、血液検査をしても、心電図検査をしても、 脳波検査をしても、原因はみつかり...
-
不明熱 基本編です 不明熱を定義したのは、ピータゾロフ先生で、 持続時間を3週間以上続く発熱としたそうです その理由は、 自然に改善するウイルス疾患を除外したかったためのようです 38.3度にしたのは、習慣性高体温の人を含めないようにした...
-
Top of the basilar syndrome 1980年にCaplan先生が脳底動脈の遠位閉塞によって起こる中脳・視床・側頭葉・後頭葉の一部の脳梗塞をTop of the basilar syndromeと命名しました この脳梗塞を知っておく意義をまずご説明いたします ...