主訴:手の使いにくさ、歩行障害
Profile:生来健康、電気工の仕事をしている
現病歴:数年前から両足先(右>左)に痺れを自覚していた
来院の1か月前までは特に変わったことはなく、生活できていた
運転や仕事も普通にでできていた
来院の1か月前から仕事が忙しく、首を上にする動作も多かった
来院の2-3週間前から、歩行のしにくさや手の動かしにくさが出現
両側の手・前腕にかけて痺れが出てきた
数日前から手の動かしにくさや歩行障害が悪化
精査加療目的に入院となった
既往:特記事項なし、内服歴:なし
生活:ADLはもともと自立、飲酒は機会飲酒程度、喫煙なし
-----------------------------------------------------------------------------------
ディスカッション①:手の痺れ
T「手の痺れがあるみたいだね。手の痺れをみたら、どんな風に問診する?」
学生「範囲とかを調べたいです」
T「そうだね、範囲は大事だね。でも、漠然とした範囲だけ聞くだけでは足りないんだ。
コツとしては、その人の自覚している痺れを可視化できるくらいに問診することです。
痺れの強さを天気図みたいな線でとらえるようなイメージだね
自分は痺れmapと呼んだり、痺れの天気図と呼んでいます
痺れの天気図の良い所は、痺れの範囲がくっきりした境界ではなく、
ぼんやり描けるということです
みんな経験があると思うけど、足痺れた時って、
痺れの範囲が明確に、ここからここ!って言えないよね。
それを天気図だったら良い感じに表現できるのです!」
学生「なるほど」
T「痺れの強さを調べる方法としては、差を利用します。
まずは一番痺れが強い所を確認します。
次に、1指と5指側のどちら側が強いかを確認し、
手掌側、手背側のどちらか、
右手と左手のどちらか
前腕と手のどちらか・・・
といった感じで痺れの強さを見極めます。
痺れの強さや範囲によって、
○○神経という名前のついた神経の領域なのか、
神経根の範囲なのか、
末梢に強いような手袋靴下型なのか、
口と手に痺れがあるような、手口症候群なのか、
といったことを見極められるヒントになります。
あとは、運動と腱反射と感覚である程度部位を特定できます」
T「足も同じです」
-------------------------------------------------------------------------------------------
痺れの診察
手の痺れは両手にみられるが、右手の方が強い
右手が10の痺れなら、左手は7の痺れ
右手の指先に強く、全ての指で痺れがある
1-5指で強弱はなし
手掌側と手背側で強弱はなし
前腕にも痺れはあるが、手や指先の方が強い
→分布としてはC6-8領域?
足の痺れは右足の指先(1-5指)にあり
かかとにはなし
左も同部位に痺れはあるが、右で強い
→一見すると手袋靴下型のようにも見える
------------------------------------------------------------------------------------------
ディスカッション②:運動機能
T「この人は手が使いにくそうだね、どうやって問診で聞きだす?」
研修医「例えば、ボタンをつける作業とか、字を書くとか、箸を持つのが大変とかでしょうか?」
T「そうだね、手の巧緻運動障害を見る時は、そういった問診をするのがいいね
コツは生活動作で聞くこと
それによって、今の症状がどれくらい生活に影響を与えているかが分かる
例えば、年末にやる手を使う作業というと・・・?」
研修医「年賀状ですか?」
T「そう!年賀状をかけたかどうかはとても意味がある質問です
なぜなら、症状が出ていた時期まで知ることができる。
字はだんだん書けなくなってきました、だけだと、
いつから?ってことになるよね。
患者さんとしては、いつからって言われてもなあ・・・ってなってしまう。
だから、
生活動作から一歩進んで、症状がでた時期を推定できる質問、
つまり、季節や節目のイベントに絡んだ質問がよい問診になります。
例えば、畑している人なら収穫の時はどうでしたか?とか、
毎年、お餅をつく人なら、今年はお餅はつけましたか?とか。
学生「なるほど」
T「神経内科の問診はかなり、生活動作に密接にからんだ質問をします
学生さんに知っておいてほしいのは、
いろいろな科があるけど、科毎で重きを置いているLifeが違うという事です
膠原病科や神経内科、整形外科は同じLifeを大事にしている。
Lifeの3つの訳を聞いたことはありますか?」
学生「人生、生活、命ですか?」
T「その通りです!
膠原病科(特にリウマチ)や神経内科、整形外科は生活を非常に重要視している科です。だから、生活にからんだ質問が多くなるのは当然です。
救急やICUは命を重要視しています、老年医学や緩和ケアは人生ですね
当たり前ですが、どの科も他のLifeのことも考えていますが、
あくまで、重きをどこに置いているかということです。
自分はこの3つのLifeを守れる医者になりたいと常に思っています。」
----------------------------------------------------------------------------------------------
運動機能
12月は年賀状を書くことができなかった
今年に入り、手の複雑な動作が出来なくなってきていた
手は動くことは動くが、動きが鈍い
右利きだが、右手の開閉運動が遅い
筋委縮はなし
split handなし
腱反射をとってみると、
上腕二頭筋腱反射や腕橈骨筋反射で、指が屈曲する反射が出現する
上腕三頭筋や指屈曲の反射は亢進
左は清水反射が亢進
下肢 膝・アキレスともに亢進
バビンスキー反射やチャドック反射は陰性
下顎反射陰性、口輪筋反射陰性、眼輪筋反射陰性
クローヌス陰性
-----------------------------------------------------------------------------------------------
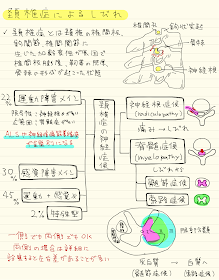
ディスカッション③:腱反射の意味は?
T「興味深いね。inverted reflex(反射の逆転)や清水反射が陽性だね。
まずはinverted reflexについてだけど、
上腕二頭筋や腕橈骨筋反射がでず、指屈曲反射が出ている。
これはC5/6レベルの脊髄病変を示唆している所見だ。
この所見は、C5~6レベルの病変が腕橈骨筋反射(下位運動ニューロンの支配下にある)を消失させて、指屈曲反射(C8)を含めて、それ以下のレベルの反射(上位運動ニューロンの支配下にある)をすべて亢進させていることで起きます
腕橈骨筋への叩打刺激が機械的に伝導されるためです。
だからinverted reflexがあったら、病変は頸椎だ!
さらに、頸椎の○○に病変があるに違いない!
ということを示唆する非常に重要な所見です。
これを見つけることができれば、自信をもって病変は頸にありますということができます」
研修医「あんまり見た事ありませんし、意識したこともありませんでした
多分見ているでしょうけど、何か変な手の動きだなあで終わっているかもしれません」
T「そうですね、一見すると何か変な動きに見えます。
なので実際の動きをみると、忘れませんので一度見てください。
→Positive inverted supinator sign and Hoffmann reflexでyoutubeで検索を
T「もう一つ知っておくべき、反射があります。
それが清水反射です。
この反射が亢進していれば、病変はかなり上位ということが分かります。
清水反射はC3椎体レベルを含むそれより頭側の上位運動ニューロン障害を反映する、
現段階における最も高位髄節に中枢をもつ四肢筋伸張反射です。
自分の経験で、この反射が陽性になったことがある人は、
関節リウマチの環・軸椎亜脱臼の人と、
歯突起周囲のCDSの人で石灰化が腫瘤を形成していた人です。
この反射が今回陽性だったということは、
横隔膜までやられうるため、非常に危ないという事です
病変が進行すると、一気に呼吸が止まる可能性をはらんでいます」
学生「右と左で症状や所見に差があってもよいのでしょうか」
T「それはよくあることですね、圧迫の具合などでやられ方は必ずしも左右対称ではありません」
-----------------------------------------------------------------------------------------------
これまでの診察を念頭に頚椎症(頸髄症)が強く疑われ、MRIを撮影した
MRI
C3-6領域まで脊柱管内は高度狭窄していた
C3-5に脊髄内に信号変化を認め、頸椎症性脊髄症の診断で整形外科コンサルトとなった
-----------------------------------------------------------------------------------------------
ディスカッション④:頚椎症について
T「有名な5Dを知っていますか?」
学生「先ほど、5Dを教えてもらいました」
T「そうですね、以前は5Dでした
あと二つ追加して頸椎症の7Dで覚えておいてください
頸椎の数は7つですよね、だから7つと覚えましょう。
今回の症例は頚椎症を学ぶ要素の全てが詰まっています。
非常に勉強になる症例でした。」
Discrete movement(手の巧緻運動障害)
Delayed opening(手の開閉運動の遅れ)
Discrepancy(ある反射誘発手技でその反射が出ずに、別のレベルの反射が出現する)
Distant effect(推定される髄節障害より、実際の感覚障害レベルが下方に出現する:足の痺れ)
Disturbance of gait(歩行障害)
が今回みられた症状であった
※Discogenic painは椎間板の変性で起こる痛み
神経根症でも神経根痛(Radicular pain)はよく起こるが、
神経根が圧迫されていなくても椎間板の変性によって起こる関連痛(Referred pain)が、
Discogenic painと呼ばれる
神経根痛は後根の支配領域だけでなく、頸部や肩甲骨周囲、上肢、前胸部でみられる
痛みの分布から神経根痛か、関連痛かを見極めるのは難しいが、
痛みの訴えが痺れに先行し、痛みが強い時は神経根症>脊髄症の可能性が高い
極論をいうと、救急外来に肩甲骨の痛みで来る人は頸椎症性の神経根症の可能性が高く、
上肢の痺れや動きの悪さを主訴に来る内科初診の人は頸椎症性の脊髄症の可能性が高い
-----------------------------------------------------------------------------------------------------
この症例は一歩間違えれば、完全な頚髄損傷で四肢麻痺になっていたかもしれない危ない症例です。
一度、転んだだけで、手足が完全にマヒして寝たきりの人生や下手したら亡くなる可能性もありました
頚椎症の頻度はとても多いですが、見逃しが多く軽視されがちな疾患です
ですが、
頚椎症性脊髄症は、3つのLifeすべてを失う可能性を秘めた重要な疾患です
7Dや痺れの診察に強くなって、3つのLifeを守りましょう
まとめ
・痺れは天気図をかけるように問診や診察を行う
→痺れを可視化できるようなイメージで
・頚椎症による神経根症や脊髄症を疑ったら、7Dでスクリーニングを
→Discrepancy(inverted reflex)を探そう
・清水反射があれば、C3より上位の脊髄病変が疑われる
→危険、危険、危険!
・3つのLifeを守れる医師に






0 件のコメント:
コメントを投稿