臨床のパールや自分なりの考えをノートにまとめました。自分のポケットの中だけでなく、皆様にもみていただき、ご意見ご感想を頂ければ嬉しいです。実臨床への適応は自己責任でお願いします。
2022年9月21日水曜日
2022年9月19日月曜日
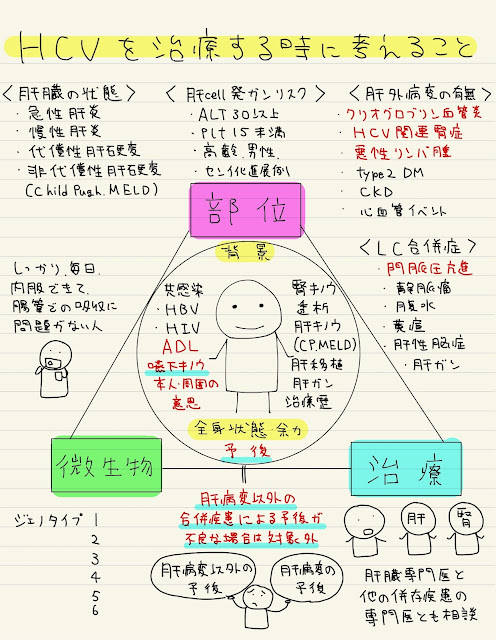
この患者さんのHCVは治療すべきか?
HCVの患者さんを見つけたら、ほぼ全例治療対象となる時代のようです
結論としてはJonsenの倫理の4分割表などを使いながら、個別に考えるしかないようです
この患者さんには、もう一つの悩みがあります
ネフローゼ症候群です
2022年9月11日日曜日
見えない力
本日の症例はまだ診断はついておりませんでしたが、
診断がつかないことはよくありますよね
小学校から大学までの教育では、数学でも国語でも化学でも・・・
問いがあって、答え。がありました
その答えを我々は必死に考え、
「適切な答えに、いかに早く辿り着くか」を競わされてきました
そのせいで、
「答え(診断)があることが前提」という刷り込みを我々は植え付けられてきた気がします
ですが、実際はどうでしょう?
実際の臨床現場には答え(診断)がないことがほとんどではないでしょうか
学校の教育は問題の答えを求められ、知識を問われることが多いです
それは点数化することができて、みんなに「見える力」です
ですが、診断がつかなかった場合にどうやって対応するかの能力は、
点数化することは難しく、みんなには「見えない力」です
病歴や身体所見から的確に診断を下すことができるのは素晴らしいことですが、
それは「診断学」という見える力です
診断学はもちろん、医師が身につける能力の一つではあります
ですが、あくまで一つであり、
診断学を極めれば素晴らしい医師になれるわけではありません
もっと重要なことは、診断がつかない時や答えのない状況にどう対応するかです
学生から医師になっていく中で、
「適切な答えにどう辿り着くか」よりも
「答えのない問いにどのように答えを探し続けるか」が求められます
今回のカンファレンスでは、「見えない力」が言語化・可視化されて、
とてもよかったです
60歳 男性 主訴:動くと息苦しい
(症例は一部修正・加筆を加えてあります)
Profile:GERDで近医通院中、P-CAB、アコファイド内服中
5年前まで喫煙、呼吸苦あり禁煙した
2年前から悪化
歩行時や会話時に呼吸苦あり
4ヶ月から数分の歩行でも呼吸苦出現
会話でも呼吸苦あり、休むと軽快
BP 160/98, P 70, SpO2 96%, T 35.9
2022年9月10日土曜日
one side cutの概念
N Engl J Med 2019;381:1459-70.
32歳男性の意識障害、頭痛、発熱
解説
既往が出てくるまでは、鑑別疾患は幅広くあげる必要があり、
感染症から非感染症まで考える必要がありました
既往にコントロールに難渋しているベーチェット病の記載が出てきてからは、
旗色が変わりました
一気に神経ベーチェット病 VS 感染症 VS 薬の副作用(脱髄、ループス)という構図に変わっていきました
いつも感染症ばかりを考えていて、感染症以外も考えることも必要であることはわかっていつつも、今回も最後まで感染症を考え続けることが大事な症例だったかと思います
特に生活歴で3ヶ月前に投獄されていたという曝露があり、
結核のことが鑑別の上位に君臨し続けました
IGRAは陰性でしたが、IGRAは知りたい人にこそ知ることが難しい検査で、
高齢者や免疫抑制剤を使用していると偽陰性になることもあり、
IGRAで結核を除外することは難しかったですね
5-30日以内の経過は亜急性の髄膜炎、30日以上となると慢性髄膜炎のカテゴリーとなり、
今回は1ヶ月の経過であったため、亜急性〜慢性髄膜炎のカテゴリーで鑑別を進めました
慢性髄膜炎は以前も出てきましたが、原因が山ほどあり、診断が非常に難しいです
慢性髄膜炎の場合は、脳以外にfocusを当てることでヒントを探しに行きます
特に画像検査では副鼻腔や肺のCT検査が重要になります
今回は副鼻腔に軽度の炎症程度でしたが、アスペルやムコールなどを疑う根拠にもなりますので、慢性髄膜炎を疑った場合は、脳周辺の構造物に目を光らせる癖をつけます
結局、救急外来での簡単なCTや血液検査や微生物学的検査では診断は絞り込めず、入院となりました
そこでの治療をどうするかがディスカッションになりました
具体的には、経過が合わない(長すぎる)が、細菌性髄膜炎のカバーまでするのかどうか、
細菌性髄膜炎として治療するならステロイドは入れるのか、アシクロビルはどうするのか、
といったことが議論になりました
個人的には、こういうシチュエーションでは「ワンサイドカット」という言葉をよく使います
どういうことかというと、細菌性髄膜炎を完全に否定しておく(治療しておく)ことでしか、次のステップに進めないことがあります
今回の症例では鑑別として神経ベーチェットや結核が残るわけで、
そこの治療に踏み込むために外堀を埋める作業が必要になります
結局はステロイドを投与して治療をせざるを得ない状況になるので、
その前に細菌性髄膜炎を否定しておかなければなりません
そのためのワンサイドカット(つまり一般細菌が原因ではないと証明しておく)です
この考え方は臨床では非常に使えます
同じような症例(すぐに診断がつかないけれど、治療しないといけない症例)に出会うとわかりますが、とてもdecision makingに悩みます
いつステロイドを入れるか、いつ結核として治療するか、そのタイミングを見計らっています
それまでに他の疾患が判明すればよいのですが、最終的に診断が不明な場合は、
結核として治療せざるを得ない時があります
結核性髄膜炎でもステロイドを投与することがありますので、
それで自己免疫側もうっすら効いてしまって、さらに混沌とします
もちろん、細菌性髄膜炎としてのデキサートですら、自己免疫疾患や自己抗体関連脳症にも効果は出てしまうので、何も考えずにステロイドを入れると診断がよくわからなくなる可能性があります
今回の症例ではセフトリ、バンコ、ビクシリン、アシクロビルが入っていましたが、
ステロイドは投与されていませんでした
その理由はもともとステロイドを内服されていたからか、バクタを飲んでいたからか、
ステロイドで診断が混沌とすることを避けたからか、どうしてステロイドを入れなかったまでは記載はありませんでした
ですが、しっかり感染側のワンサイドカットはされていました
その上で、DOACを中止し髄液検査を行うと、リンパ球優位の細胞数上昇とブドウ糖の低下を認め、慢性髄膜炎や脳炎が疑われる結果となりました
ここで臨床的に大事なのは、髄液検査の際にたくさん髄液を取っておくということです
腰椎穿刺中に細胞数は分かりませんので、たくさん取っておいて、
細胞数上昇を見た上で、何を提出するかを考えます
細胞数上昇がなく慢性髄膜炎や脳炎の可能性が低いとなれば、
銃弾爆撃的に色々検査を行う必要はありません
細胞数が上がっていた場合は、じっくり検査Planを考えます
よくある状況はあれもこれも鑑別なり、調子に乗って検査を出していると、
髄液が足りなくなる事態になります
それを防ぐために、最初に髄液検査は多めに取っていただき、
余ったら保存してもらうことが重要です
ステロイドや抗生剤が入る前の検体は非常に重要になります
今回の症例はADAや結核のPCR検査の記載はありませんでしたが、実臨床では必ず提出します
結核PCRはすぐに結果は出ますが、ADAは数日かかるのでその数日の間で、
結核らしさを見積もります
そしてADAが高いという結果が帰って来れば、再度髄液検査を行い細胞数や蛋白などを確認し、培養にも提出した上で、結核としての治療に踏み込むことが多いです
もしくは疑っている自己免疫脳炎があれば、ステロイドを投与することになります
今回であれば、結核性髄膜炎が一押しでしたが、MRIを取ると脳幹病変や視床周囲に病変が多発しており、神経ベーチェットらしさに診断が傾きました
MRIの結果より、神経ベーチェットの可能性が高いと判断され、治療Planが組まれていき、
その後の治療経過は良好でした
感染症の5原則の最後の一つにもなっていますが、
「適切な経過観察」はどの領域でも非常に重要です
確たる証拠がないまま治療せざるえを得ないのは致し方ありません
診断がつかないことは、恥じるべきことではありませんが、治療しっぱなしで経過をみないのは恥じるべきです
診断的治療にもなりますが、治療の反応性を見ることで、診断に迫れることもよくあります
特に白質脳症や間質性肺炎急性増悪では、生検ができないこともあり、診断よりも治療が始まることはよくあります
本症例はMRIで所見が得られ、画像的な分布や特徴から神経ベーチェットの可能性が高く、
治療が開始となり、経過は良好でした
そのため、神経ベーチェットが最終診断でしたが、
最終診断よりも診断過程の方が勉強になった症例です
神経ベーチェットの詳しい治療内容よりも、そこにいたった診断プロセスの方が実臨床で使える気がします
もちろん、神経ベーチェットの治療も後半に詳しく書いてあり、勉強になりました