新型コロナウイルス感染症をみるためには、病院を超えた連携が必要であり、
チームを組んでの総力戦です
チームになるためには、役割分担が必要です
ただ、役割分担をするとCOVIDの患者さんの全体像を把握することは難しくなります
軽症者ばかりをみている病院と、重症者ばかりをみている病院では、
COVIDの全体像が見えないのではないかと危惧しています
そこで今回は重症COVIDをみている先生方と質疑応答という形で、勉強会を行いました
本日の学びやメモ
挿管患者さんの腹臥位療法について
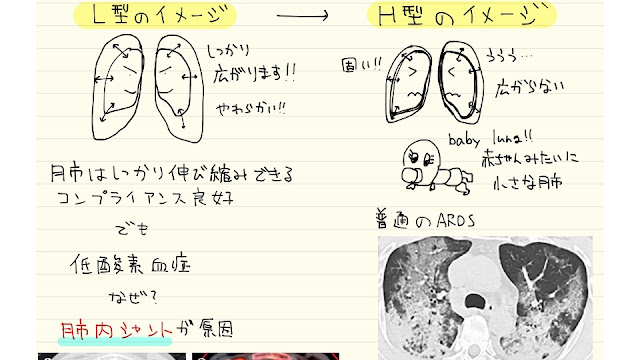
・コンプライアンスが悪く、ガチガチに硬いH型の場合は予後が厳しい(助かるかは半々くらいのイメージ)
・腹臥位療法をすることで、P/Fが改善するが、元に戻すとP/Fが悪化してくる人が多い
・いつまで続けるかは難しいが、しばらくして改善してくる人もいる
・血行動態が悪いとひっくり返せないので、ECMOになることがある
・腹臥位療法は16時間がスタンダードだが、できるだけでもOK
・挿管してから48時間は腹臥位療法+肺保護換気がセット
・腹臥位療法をしてから4時間後に効果判定(P/F)
・腹臥位療法してP/Fが200以上保てる人はweaning進めていく
そういう人は3-4日で抜管できることが多い
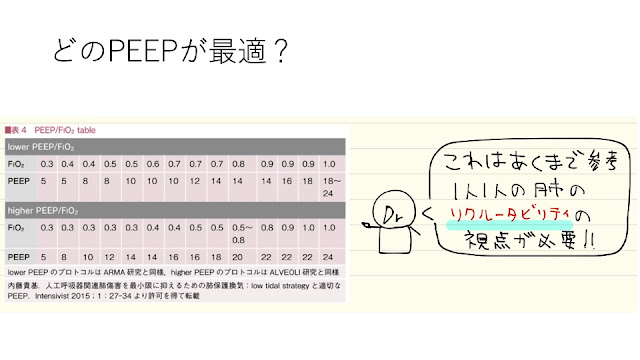
・PEEPはなるべく10くらいに持っていきたい、結果としてPEEPを下げられる症例は早めに抜管できる
・腹臥位療法後、またP/Fが150くらいに戻る症例はすぐには抜管できず、肺保護換気を1週間くらい続けて抜管できることもある
・肺保護換気と腹臥位療法で改善する人がおり、以前に比べてECMOの使用が免れている
・腹臥位療法がこの疾患に特異的な治療なのかは不明
awake proningについて
・ネーザルハイフローと腹臥位療法でかなりの人が挿管を免れて改善している
・第一波の時には挿管していた人が、ネーザルハイフローと腹臥位療法で挿管しなくて済んでいる
・awake proningが次のスタンダードの治療になりうる可能性がある
・awake proningの際はAラインは入れず、モニターは軽くして過ごしてもらう
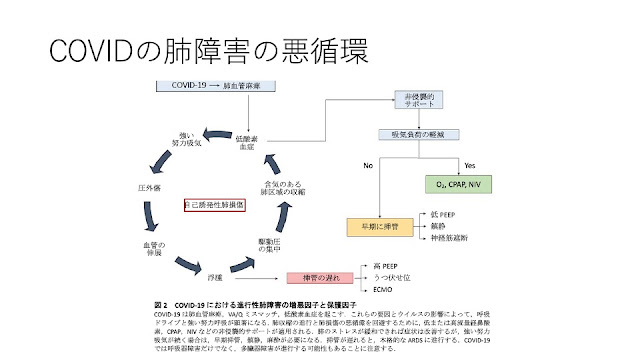
・腹臥位療法によって努力呼吸が減る、VQミスマッチ改善、胸郭コンプライアンスが減る、不均一さが改善するなど、色々メリットがある
・腹臥位療法で改善しているのは、自発呼吸誘発性肺障害が減っている可能性がある
・silent hypoxieaのためか腹臥位療法で息苦しくなる人はあまりいないので、協力的なことが多い
・重傷者が転院搬送になるときは、腹臥位療法で救急車で運んでもらう
そうすると、酸素がリザーバーだったのが、搬送時には2Lくらいになっていることもある
・awake proningの進行形のRCTは2つあり
・awake proningの問題点は、awake proningで挿管すべきタイミングを逸してしまっていないかを検討しなければならない
・挿管の検討基準は、awake proningにて頻呼吸や努力呼吸が改善しない場合、もしくはFiO2 0.7超えれば挿管を検討
他の質問
・搬送のタイミングは酸素5Lを超えて頻呼吸・呼吸苦あれば、転院のタイミング
・造影CTはCOVIDの経過に沿わない状態変化や循環動態の崩れがあった時に検討
・ヘパリン使用していても、小さな肺塞栓が見つかることはあるが、頻度は少ない
・挿管はRSIが良いとは言われるものの、高度肥満症例では換気困難になる可能性もあり、控えたり、DSIになることも実際はある
・挿管困難に備えて声門上デバイスを用意しておく
・身体所見の中では、呼吸様式や呼吸数に以前よりもかなり注目するようになった
・急変の際は、igel®︎は実際に気道確保で用いられていないことが多い
両手法でしっかり圧迫することが大事
・デカドロンを使っていて悪化する人に次に何を使うべきかは、議論があるところ
人によっては、パルス、アクテムラなど
・アクテムラを使用しても大きな害はなさそう
・デカドロンを使用した後の治療は漸減中止も試されたりしている
・ICUに入るような重症例では、ヘパリンの持続点滴が行われる
それでも脳梗塞を発症してしまう症例は少ないながら確かに存在する
・アスペルギルスの報告歴が増えてきたが、実際はほとんどみない
---------------------------------------------------------------------------------------------------------------
感想
エビデンスがない中でも、病態生理を考えることで、治療法を確立していく姿勢に感銘を受けました。生理学の勉強をしなおしたいと思いました。
最後に「総合診療医はこういう得体の知れない問題が出てきた時に強いよね」と言っていただきました。逃げないで、立ち向かう。これが一番大事な事なのだと改めて思いました。
ありがとうございました。














































0 件のコメント:
コメントを投稿