新型コロナウイルスのPCR検査
本日(3月6日)から保険診療での検査が可能になりました
PCR検査の特徴について簡単にいうと、検査は万能ではないという事です
インフルエンザ検査を受けたことがある人は、聞いたことがあるのではないでしょうか?
「熱の出始めは、まだウイルスが少なくて検査を行っても陰性になることがあります」
「検査が陰性でも、インフルエンザが否定されたことにはなりません」
「検査の結果に関わらず、症状や診察からはインフルエンザの可能性が高いので、インフルエンザとして対応しましょう」
コロナの検査もまったく同じです
検査の特性として、感度・特異度というものがあります
これを理解していないと、検査を行っても役に立ちません
コロナのPCR検査の感度は70%程度と言われています(by忽那先生)
つまり、30%は本当は新型コロナウイルス感染症なのに、PCR検査は陰性と出てしまいます
この検査の特徴は、否定のために使ってはいけないという事です
検査して陰性だからといって、否定にはなりません
※検査の感度は、発症して何日目かや検体採取の方法によっても異なります
COVID-19の場合、そもそも何がゴールデンスタンダートか決まっていないので、
現時点で正確な感度は不明です
今、検査ができないのはおかしい!
という議論が起こっているのはどういう事でしょうか?
世の中にいるたくさんの風邪症状の人が「コロナの検査をしてほしい!」
と言っているのに、検査がされていない
のが問題ではありません
それは医者が検査する必要はないと判断しているのです
検査ができないのはおかしい!というのは、
医師が検査が必要と判断し、保健所に「コロナの検査をしてほしい!」と伝えても、
「軽症であることや可能性が低いこと、キャパオーバーであり検査ができない」
と断られるケースがあること
が問題なのです
ですが、検査が拡大されたからといって、
かかりつけの診療所やクリニックで、
気軽にできる検査ではありません
なぜクリニックや診療所で検査してくれないのか?
というと、
新型コロナウイルスのPCR検査をするという事は、
あなたは新型コロナウイルス感染症かもしれないと疑われているからです
ということは、検査して陽性だった場合、検査した医師も濃厚接触者となり感染するかもしれません
そうなると、14日間の自宅待機を命じられ、もちろん診療所やクリニックは閉鎖されます
ある診療所は2週間休みになるとと、500万の損害らしいです
そのため、検査するとなったら、完全防備で立ち向かいます
検査が決まった段階でその患者さんは新型コロナウイルス感染者とみなされ、隔離されます
防護服が置いていないクリニックや診療所がほとんどであり、
このような態勢で検査ができるのは、「帰国者・接触者外来」に限られています
これほどの医療資源と時間を投与して、新型コロナウイルス感染症の検査を行います
防護服やマスク、手袋、フェイスシールド・・・すべて使い捨てになります
検査された患者さんが言っていました
「なんだか、大ごとになっていませんか?」
その通りです
新型コロナウイルス感染症の検査をするとなったら、一気に緊張が走り、
とてつもなく大ごとになります
人・時間・お金がたくさん使われ、他の患者さんの診療を待たせてしまい、
迷惑がかかる恐れもあります
そのため、PCR検査は誰にでも行うようなものではありません
医師はそのハードルを乗り越えても「この患者さんは絶対に検査が必要!」
という強い信念をもって検査するのです
では医師が検査を絶対に行いたいと思う時はどういう時でしょうか?
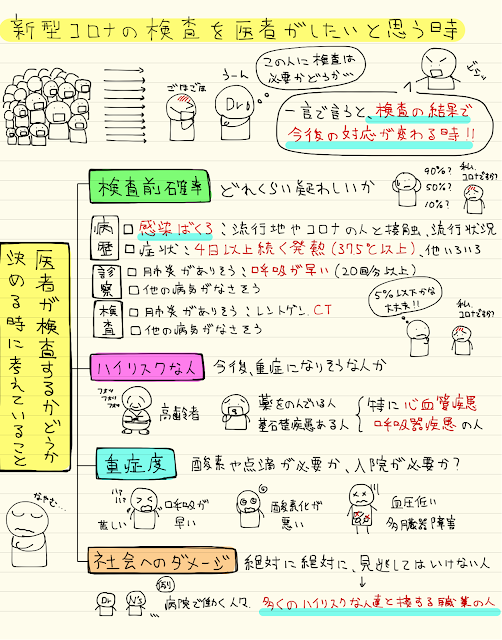
ポイントは4つだと思っています(※参照元はありません、個人的な意見です)
①検査前確率
②ハイリスクかどうか
③重症度
④社会へのダメージ
①検査前確率
検査前確率とは、PCR検査の前に、
その患者さんがどれくらい新型コロナウイルス感染症の疑いがあるかどうかです
病歴や診察、画像検査で検査前確率を推定します
この検査前確率を出すのが医師の役割です
・感染暴露
・4日以上経過しても症状持続する場合
・肺炎があるかどうか
・他の代替疾患があるかどうか
こういった情報を集めて総合的に判断します
②ハイリスク
ハイリスクというのは、重症化しやすいかどうかです
これはもともと分かっています
高齢者、妊婦、基礎疾患を持っている人、特に心血管疾患(心筋梗塞など)や呼吸器疾患(肺気腫、喘息など)が重症化しやすいので注意が必要です
ハイリスクの患者さんの場合は、4日ではなく2日以上症状が続いた場合、
相談センターに電話という事になっています
③重症度
呼吸数が早い、酸素化が低い、多臓器不全、ショックがある
といった状態の肺炎は、重症度が高いと言えます
重症度が高いほど関わる医療スタッフも多く、さらに感染力が高いと考えられていますので、重症度が高い場合は、積極的に検査を行ったほうがよいと思われます
④社会的なダメージ
医学的な問題とは別に、どのような社会生活を営んでいるかということも検査するかどうかに必要な因子です
新型コロナウイルス感染症は、発症する前から人へ感染させる可能性があります
3月2日までの時点で、
新型コロナウイルス感染症が発覚するまでの医療機関の受診回数は1-6回といわれています(守屋先生 緊急webセミナーより)
最初は風邪と全く見極めができない疾患であり、早期診断が非常に難しいのです
ですが、ハイリスクの人への濃厚接触がある人、
つまり医療関係者や介護施設で働く人の場合、
できる限り早期に診断されることが望ましいと思います
だからといって我々が咳や発熱を呈したらすぐに検査に飛び込む必要はありません
まずは4日じっと自宅で待機です
ただ4日超えたら、軽症でも検査を考慮したほうが良いかもしれません
検査するかどうかは医師の判断に任せてほしい
医師が検査しなくてもいいと決めたということは、それなりの根拠があるからです
検査しなくていいと言われた場合は、「どうしてですか?」と聞いてもよいと思います
そこでしっかりした考えを述べるためには、医師は4つの因子をしっかり情報収集しなくてはなりません
検査前確率は中くらい(10-30%)で、ハイリスクな人ではなく、
重症でもなく、社会的なダメージもあまりない人の場合、
検査が陽性であったとしても自宅待機(地域によっては、指定感染症病院へ入院)となります
※現在は指定病院への入院が多いですが、今後軽症者が多発した場合は、自宅待機となるでしょう
検査が陰性でもそれなりの検査前確率があれば、感染している可能性は否定できませんので、自宅待機となります
検査の結果に関わらず「結局、自宅待機」になる場合には、検査をする必要はありません
逆に検査結果で対応ががらっと変わる人の場合は、検査を積極的に行います
※上記のような対応は、フェーズによって変わってくることが予想されます
あくまで3月6日時点の個人的な見解で、ケースバイケースであることが基本です


















0 件のコメント:
コメントを投稿