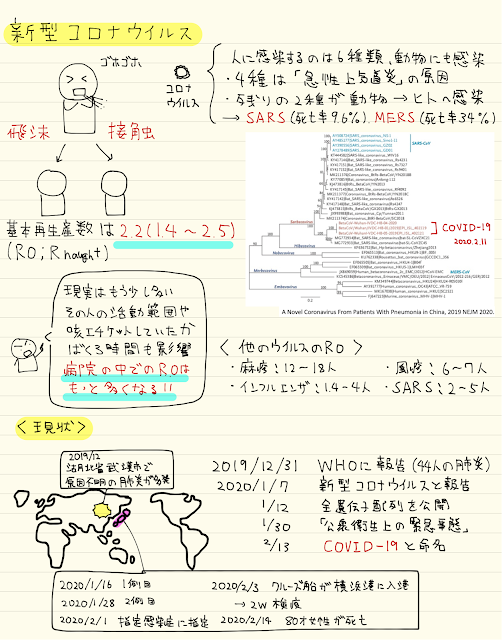
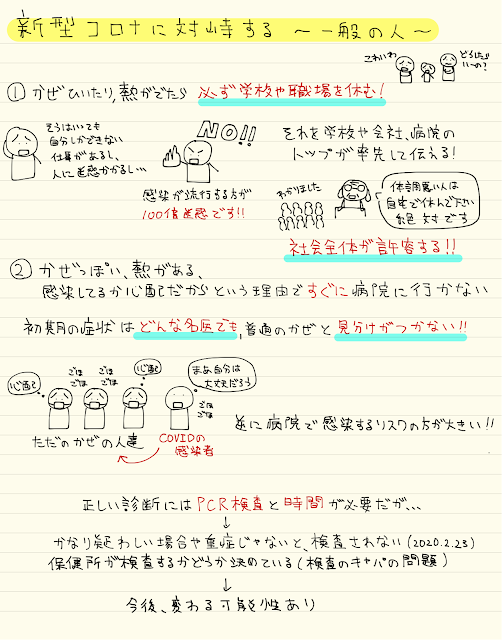
→医療者がパニックにならないこと
これが守られれば大概のことは問題になりません
医療者がパニックになることが、一番問題なのです
患者さんの容態が悪化することが一番の問題ではないのです
医者がパニックになった時ほど、恐ろしいことはありません
では我々がパニックにならないためにはどうしたらよいのでしょうか?
①正しい知識を身に付けること
②検査前確率を意識すること
この二つだと思います
-------------------------------------------------------------------------------------------------
①正しい知識を身に付けること
何が危険で、何が安全か
それをきっちり理解しておかないと、何でもかんでも怖い・・・
となって、パニックになってしまいます
リスクを決定する際に、考慮すべき要素には次のようなものがあります
・曝露期間(例:曝露時間が長くなると曝露リスクが増加する可能性あり)
・患者の臨床症状(例:咳により曝露リスクが増加する可能性あり)
・患者がフェイスマスクを着用しているかどうか
・エアロゾルを生成する手技が実行されたかどうか
・医療従事者に使用されたPPEのタイプ
※ ただし、2019-nCoVの感染リスクに関するデータは現在不完全です
ということで、上記を知っていれば診察前から大げさに対応する必要はありません
「咳している人」「肺炎の人」を漠然と怖がる必要は全くありません
患者さんが咳をしていても、ちゃんと患者さんがマスクをしていて、
自分もマスクをしていれば、感染するリスクはとても低いはずです
※ですが感染対策の対応が分からなければ、積極的に院内のICTに相談しましょう
-------------------------------------------------------------------------------------------
②検査前確率を意識すること
パニックにならないようにするには、COVIDの検査前確率を意識することです
今、流行している地域を除けば、COVIDの検査前確率はまだ低いと考えられます
検査前確率の検査とは、ここではPCR検査のことです
PCR検査の前にどれくらいCOVIDらしいか・・・
我々はPCR検査に踏み切るタイミングを探っています
なんとなく新型コロナかも・・・怖い・・・検査してすっきりしたい!
「検査お願いします!」で検査していたら、医者は必要はありません
陰性だから大丈夫!といえないのは、ニュースでたびたび出ている通りです
クルーズ船の症例のように、検査のタイミングで陰性や陽性が変わるのです
検査はあくまで診断ツールの一つにすぎません
診断するのは、検査ではなく医者です
検査するだけなら医者はいりません
検査結果の解釈に医者が必要なのです
そして我々が検査結果の解釈をするためには、病歴や診察、他の検査が必要なのです
国民が検査ができないことに不安が爆発しているのであれば、
韓国がやっているように「ドライブスルーで検査」するのがいいと思います
ただその結果をどう解釈するのかが、ポイントです
陽性の時は迷いませんが、陰性だった時の解釈がとてもとても難しいのです
検査前確率の上げ下げ
病歴や診察を行っている中で、自分の中で検査前確率を意識します
COVIDが疑われる症例の病歴聴取のポイントは、
①暴露歴、旅行歴:なくても否定はできないが、あればぐっと疑われる
②発症時期:①とあわせて潜伏期間が分かる
③発症した症状:発熱、乾生咳嗽、倦怠感が多い、ただし腸炎のように発症する人もいる
④呼吸苦の有無:重症例では最初からみられることが多い
⑤ハイリスクかどうか:基礎疾患や内服薬の確認
例えば・・・
暴露歴なし×散発的な発生地域への旅行歴あり×潜伏期が合わない×症状が非典型的×他の代替疾患の可能性あり
→検査前確率5%
→検査する必要なし!!
暴露歴あり×散発的な発生地域への旅行歴なし×潜伏期が合う×症状が典型的×他の代替疾患の可能性が低い
→検査前確率50-75%
→かなり怪しいので検査してもよいかも
といった感じで、なんとなくの検査前確率を意識し、
怪しければCTとったり、血液検査をとり、さらに検査前確率を上げ下げする努力をします
ポイントはなんとなくでいいという事です
ポイントはなんとなくでいいという事です
同時に他の疾患の可能性も考えているので、痰のG染色や培養検査、マイコプラズマ、インフルエンザ、尿中抗原の提出を検討します
銃弾爆撃的にすべての検査を出せばいいというものではなく、
やはりここでも他の疾患の検査前確率を意識することが大事です
実際にPCR検査にいくかどうかは、検査前確率だけでなく、
重症度とハイリスクかどうかの要素を検討します
まとめると、今、保健所にPCR検査をお願いしようという人は、この3つの要素の組み合わせで決めます
検査前確率×重症度×ハイリスク症例か
ですが今後、迅速検査の感度も特異度もよくわからないまま、見切り発車で保険収載されてしまいましたので状況が変わってくると思われます
迅速検査にはメリットとデメリットがあります
メリットとしては、診断例が確実に増えるでしょう
→ただ早期診断をしても重症化を防げませんし、治療薬もありません
では、感染の拡大を防ぐことができるかというと、それはNoです(後述します)
→ただ早期診断をしても重症化を防げませんし、治療薬もありません
では、感染の拡大を防ぐことができるかというと、それはNoです(後述します)
保健所の負担は減るでしょう
市民の感染しているかどうか?という漠然とした不安を取り除くこともできるかもしれません
ですが、次に待っているのは、重症化するかもしれないという恐怖です
これは発症してから7日から10日目にならないとわかりません
漠然とした不安はとれても、
今度は重症化するのではないかという恐怖に変わるだけです
重症化するかもしれないという恐怖を取り除くことはできません
万が一の時のために、身辺整理したり、家族への手紙をしたため人もいるでしょう
そういう時間ができることをメリットと呼ぶかはわかりません
デメリットとしては、
せっかく自宅待機を勧めていたのに、ただの風邪の症状の人が外来に押し寄せます
そして、クリニックの中でただただ検査するだけの1日が始まります
もちろん、患者さんが集まってしまうため、クリニックは感染の危険の場になります
そして防護服やN95を着けずに検査する医師ももれなく感染するでしょう
もちろんスタッフも
一番厄介なのは、やはり解釈で悩むということです
感染早期にはウイルス量が少なく陰性になってしまうため、インフルエンザの検査と同じことが起こります
感染早期にはウイルス量が少なく陰性になってしまうため、インフルエンザの検査と同じことが起こります
「今回の検査は陰性だったけど、インフルエンザかもしれません。
また明日、来て下さいね」
という、感染暴露の機会を助長するだけのプラクティスは避けたいものです
------------------------------------------------------------------------------------------------------
落とし穴------------------------------------------------------------------------------------------------------
これはインフルエンザの時によく言われることです
冬に押し寄せるインフルエンザの人が、今年は新型コロナウイルスになった感じです
インフルエンザと新型コロナウイルスの違いは、
①インフルエンザは診断しやすいこと
②インフルエンザには迅速検査があること、
③治療薬があることです
インフルエンザは症状が典型的で、高熱がいきなり出てきて、寒気や節々の痛み、咽頭後壁のイクラ状のリンパ濾胞が見える、といった特徴的な病歴や所見があります
これに各地での流行が加われば、診断は容易であり、検査の必要はありません
ですが、落とし穴として、インフルエンザの人が多すぎて、
いろんな人がインフルエンザに見えてきてしまう事がよくあります
そのためとても誤診が増えます
今回のCOVIDも全く同じことが起きています
今、医療者は皆、呼吸器症状の人がみんなCOVIDにみえています
なので心の中で一度冷静になり、
COVIDがない時の自分に戻って冷静に鑑別疾患を考えなければなりません
COVIDを診断するためには、COVIDについてしっかり知っておかないといけないですし、
他の疾患にも精通していないといけません
これは想像以上にハイレベルなことです・・・
ですが、パニックにならず、着々と情報をあつめ、
知識をupdateし、冷静に対応していきたいものです
ご自由にお使いください